Enfermedad de Raynaud: el fenómeno de las «Manos Zombie»
Qué es la enfermedad de Raynaud y por qué se habla de “Manos Zombie”
La enfermedad de Raynaud es un trastorno de la circulación que afecta principalmente a los dedos de las manos y de los pies, aunque también puede comprometer orejas, nariz o labios. Se caracteriza por episodios súbitos de vasoespasmo, es decir, una contracción intensa y pasajera de las arterias pequeñas, que reduce el flujo de sangre hacia la piel.
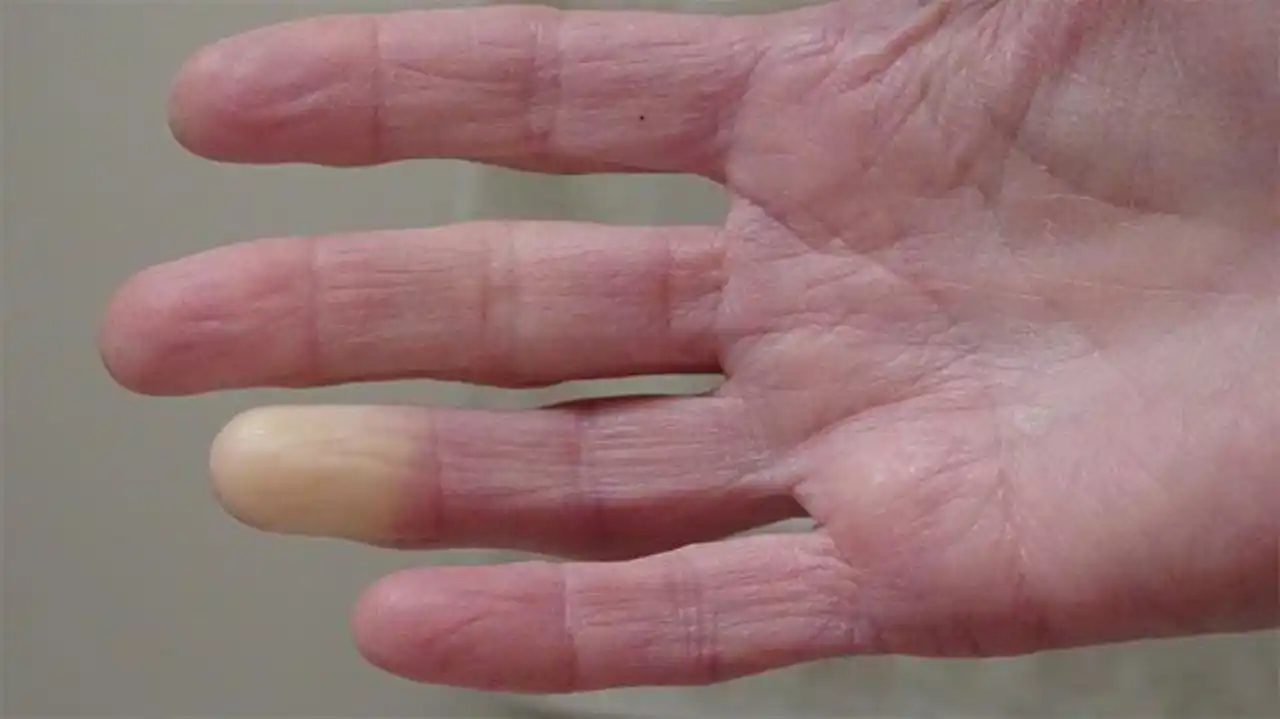
Este fenómeno hace que, de manera brusca, los dedos se tornen blancos, luego azulados y, finalmente, rojos, acompañados de frío intenso, hormigueo, dolor o sensación de pinchazos. Esa palidez extrema y el aspecto rígido y frío de las manos durante una crisis han llevado a popularizar el término de “Manos Zombie”, una forma gráfica de describir cómo se ven y se sienten las extremidades en pleno ataque de Raynaud.
Ir a la guía central
Aunque el fenómeno fue descrito por primera vez en el siglo XIX, muchas personas siguen pensando que se trata solo de un “capricho del frío” o de “mala circulación sin importancia”. Sin embargo, en algunos casos puede ser la manifestación temprana de enfermedades autoinmunes más serias, motivo por el cual es importante conocerlo, identificarlo y consultar a tiempo.
⚠️ Recibí alertas antes que el resto
Eventos como este pueden repetirse. Enterate antes que se vuelvan noticia.

Síntomas, fases de color y desencadenantes típicos
El rasgo más llamativo de la enfermedad de Raynaud es el cambio de color en los dedos, que suele seguir una secuencia característica en tres fases, aunque no siempre aparecen todas en cada episodio:
-
Fase blanca (isquémica): las arterias se contraen y casi no llega sangre a los dedos. La piel se ve muy pálida, cerosa, a veces como “muerta”.
-
Fase azul (cianótica): la poca sangre presente es pobre en oxígeno y los dedos adoptan un tono azulado o violáceo, con entumecimiento y hormigueo.
-
Fase roja (reactiva): al finalizar el vasoespasmo, la sangre retorna bruscamente, generando enrojecimiento, calor intenso y dolor pulsátil.
Estos episodios pueden durar minutos o, en casos más severos, más de una hora. Suelen desencadenarse por:
-
Exposición al frío: sacar algo del freezer, sostener un vaso con hielo, entrar a un ambiente con aire acondicionado fuerte o un día ventoso de invierno.
-
Estrés emocional: una discusión, un susto, una situación de ansiedad intensa.
-
Vibraciones o movimientos repetitivos: uso prolongado de herramientas vibrátiles o de teclado/ratón en ambientes fríos.
Además de los cambios de color, la persona puede sentir dolor punzante, sensación de ardor, rigidez de los dedos, dificultad para mover las manos con normalidad y, en algunos casos, pequeñas lesiones o grietas en la piel.
Es importante remarcar que, aunque parezca un problema menor, los síntomas pueden interferir con tareas cotidianas como abotonarse una camisa, escribir, cocinar, usar el teléfono o tocar un instrumento. Cuando los ataques son frecuentes, la calidad de vida se ve claramente afectada.

Diferencias entre enfermedad y fenómeno de Raynaud: cuándo preocuparse
No todos los casos de Raynaud son iguales. Los especialistas suelen diferenciar entre:
-
Enfermedad de Raynaud (Raynaud primario):
-
Aparece generalmente en personas jóvenes, sobre todo mujeres.
-
No se asocia a otra enfermedad de base.
-
Los síntomas suelen ser moderados, con episodios intermitentes y sin daño permanente en los tejidos.
-
En muchos pacientes se controla con medidas de protección y cambios de hábitos.
-
-
Fenómeno de Raynaud secundario:
-
Está relacionado con otras enfermedades, especialmente trastornos autoinmunes como la esclerodermia, el lupus eritematoso sistémico o la artritis reumatoide, entre otros.
-
Los síntomas suelen ser más intensos, pueden aparecer llagas (úlceras) en los dedos, zonas de piel que tardan en cicatrizar e incluso riesgo de necrosis en los casos más graves.
-
Requiere un seguimiento médico estrecho y, muchas veces, tratamientos específicos para la enfermedad de base.
-
Señales de alarma que deben motivar una consulta médica prioritaria:
-
Dolor intenso y persistente en dedos de manos o pies.
-
Úlceras, heridas o costras negras (signos de necrosis) en la punta de los dedos.
-
Asimetría marcada: un solo dedo afectado, o una mano mucho peor que la otra.
-
Aparición de otros síntomas generales como cansancio extremo, fiebre, rigidez articular matutina, piel engrosada o tensa, caída de cabello o manchas en la piel.
En estos casos, el fenómeno de las “Manos Zombie” puede ser la punta del iceberg de un problema sistémico que requiere evaluación por reumatología o medicina interna. Sitios de referencia como la Mayo Clinic y la Sociedad Española de Reumatología subrayan la importancia de distinguir Raynaud primario de Raynaud secundario para indicar el tratamiento adecuado.

Factores de riesgo, diagnóstico y estudios habituales
Aunque cualquiera puede presentar un episodio aislado de Raynaud, existen factores de riesgo que aumentan la probabilidad de desarrollar la enfermedad:
-
Sexo femenino y edad menor de 30–40 años para el Raynaud primario.
-
Antecedentes familiares de Raynaud o enfermedades autoinmunes.
-
Vivir en climas fríos o trabajar en ambientes refrigerados.
-
Uso de medicamentos que estrechan los vasos sanguíneos, como algunos betabloqueantes, ciertas drogas para la migraña o fármacos descongestivos.
-
Exposición crónica a vibraciones (por ejemplo, herramientas industriales) o a sustancias químicas.
-
Tabaquismo, que empeora la microcirculación y favorece el vasoespasmo.
El diagnóstico se basa en gran medida en la historia clínica y la observación de los síntomas. El médico suele preguntar:
-
En qué situaciones aparecen las “Manos Zombie”.
-
Cuánto duran los episodios.
-
Si hay antecedentes familiares de Raynaud o de enfermedades autoinmunes.
Además, pueden indicarse estudios complementarios:
-
Capilaroscopia del pliegue ungueal, una exploración con microscopio o lente especial de los capilares en la base de la uña, útil para diferenciar Raynaud primario de secundario.
-
Análisis de sangre, buscando anticuerpos antinucleares (ANA) y otros marcadores de enfermedades autoinmunes.
-
Pruebas de función tiroidea, niveles de ciertas hormonas o estudios de coagulación según el contexto clínico.
En muchos casos de Raynaud primario, los estudios resultan normales, pero son importantes para descartar patologías de base que puedan requerir tratamiento específico.

Tratamientos, cuidados diarios y estilo de vida para las “Manos Zombie”
No existe una “cura definitiva” para la enfermedad de Raynaud, pero sí múltiples estrategias para reducir la frecuencia e intensidad de las crisis y proteger los dedos de posibles daños. Las recomendaciones suelen organizarse en tres niveles: cuidados cotidianos, medicación y, en casos extremos, procedimientos especializados.
-
Medidas de autocuidado y prevención:
-
Protegerse del frío: usar guantes térmicos, preferentemente de varias capas, manoplas, medias gruesas y calzado aislante. Al salir de casa en invierno, cubrir también la cabeza y el cuello, ya que la pérdida de calor corporal general puede desencadenar una crisis.
-
Evitar cambios bruscos de temperatura: no sacar las manos desnudas al abrir el freezer ni sostener objetos muy fríos. En lo posible, templar la habitación antes de destaparse o de lavarse las manos.
-
No fumar y alejarse del humo de tabaco: la nicotina es un potente vasoconstrictor y agrava el Raynaud.
-
Practicar ejercicio físico moderado de forma regular, lo que mejora la circulación periférica y ayuda a manejar el estrés.
-
Trabajar técnicas de gestión emocional, como respiración profunda, mindfulness o ejercicios de relajación, ya que el estrés es un desencadenante frecuente de las crisis.
-
-
Tratamiento farmacológico (siempre bajo supervisión médica):
-
En casos moderados o severos, se usan con frecuencia bloqueadores de los canales de calcio, como la nifedipina o el amlodipino, que ayudan a dilatar los vasos sanguíneos y reducir el vasoespasmo.
-
Otros fármacos posibles incluyen inhibidores de la fosfodiesterasa tipo 5, prostaglandinas o antagonistas de la endotelina, sobre todo en Raynaud secundario grave.
-
Es fundamental revisar la medicación habitual del paciente: en algunos casos, pequeños ajustes (por ejemplo, cambiar un betabloqueante por otro tipo de fármaco) pueden mejorar significativamente los episodios.
-
-
Opciones avanzadas para casos graves:
-
En situaciones extremas, con úlceras recurrentes o riesgo de pérdida de tejido, se ha utilizado la simpatectomía, un procedimiento quirúrgico que interrumpe ciertas fibras nerviosas responsables del vasoespasmo.
-
También se han probado inyecciones de toxina botulínica en manos para aliviar el vasoespasmo en algunos pacientes seleccionados.
-
Es importante recalcar que ningún tratamiento debe iniciarse sin evaluación médica previa. La información de este artículo es educativa y no sustituye la consulta con un profesional de la salud.
Para profundizar en información fiable sobre Raynaud, pueden consultarse recursos como:
-
La Mayo Clinic, con una explicación clara sobre síntomas, causas y tratamientos:
https://www.mayoclinic.org -
La Arthritis Foundation, que ofrece consejos prácticos para el manejo diario:
https://www.arthritis.org -
La NHS (Reino Unido), con guías para pacientes sobre Raynaud y enfermedades relacionadas:
https://www.nhs.uk
Consejos prácticos para la vida diaria y cuándo acudir al médico
Convivir con la enfermedad de Raynaud implica aprender a reconocer el cuerpo y anticiparse a las crisis de “Manos Zombie”. Algunos consejos prácticos que pueden marcar la diferencia en el día a día:
-
Calentar las manos antes de salir: frotarlas, usar bolsas térmicas o agua tibia (nunca muy caliente) para activar la circulación.
-
Llevar siempre guantes en la cartera, mochila o guantera del auto, incluso en primavera u otoño, por si surge un cambio brusco de temperatura.
-
Evitar ropa muy ajustada en muñecas y tobillos que pueda comprometer aún más el flujo sanguíneo.
-
Cuidar la piel de manos y pies, utilizando hidratantes para prevenir grietas y pequeñas heridas que puedan complicarse.
-
Protegerse del trauma repetitivo: usar almohadillas, mouse ergonómico, herramientas con mangos acolchados y hacer pausas frecuentes si se realizan movimientos repetitivos.
Conviene consultar al médico si:
-
Los episodios de Raynaud aparecen por primera vez después de los 30–40 años.
-
Se presentan síntomas solo en una mano o un pie, o de manera muy asimétrica.
-
Hay dolor intenso, úlceras, infecciones frecuentes o la piel se ve oscura o negra en algún sector.
-
Se asocian otros síntomas sospechosos, como rigidez articular matutina, manchas en la piel, fatiga persistente o fiebre inexplicada.
Un diagnóstico temprano permite descartar enfermedades graves, iniciar tratamientos específicos cuando sea necesario y aprender estrategias de autocuidado que reducen el impacto de este fenómeno en la vida diaria.
Aunque la imagen de las “Manos Zombie” pueda parecer casi de película, en la mayoría de los casos se trata de un trastorno que, con buen seguimiento médico, cambios de hábitos y protección frente al frío, puede manejarse de forma eficaz y compatible con una vida plena y activa.
- Investigación y verificación de información crítica.
- Infraestructura técnica (hosting, seguridad y velocidad).
- Herramientas de monitoreo y cobertura de eventos extremos.
- Producción de guías prácticas para preparación ciudadana.
Orbes Argentina es un medio independiente especializado en emergencias, clima extremo y ciencia aplicada, con cobertura global y enfoque en riesgos del siglo XXI.




























